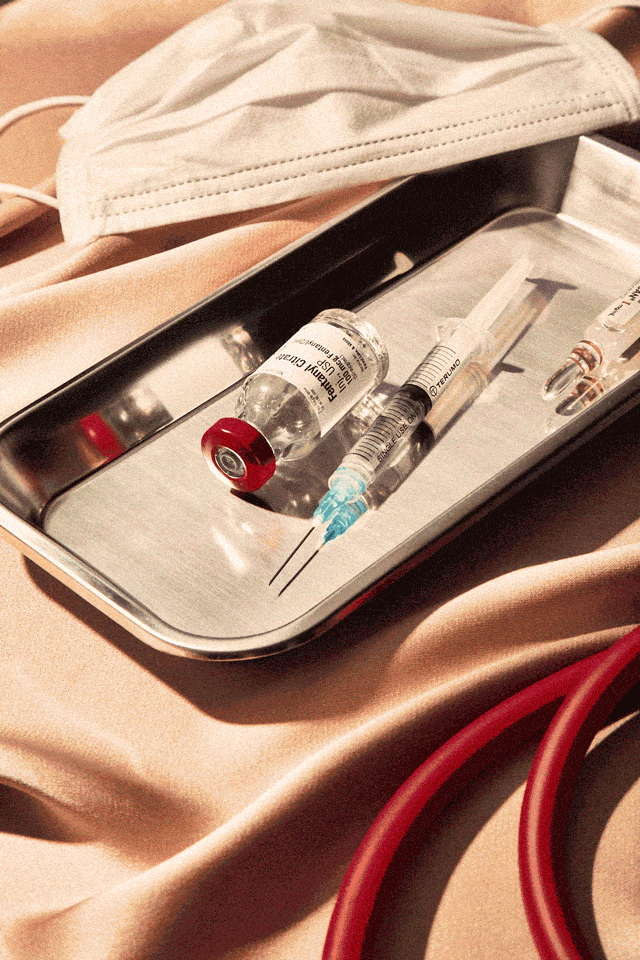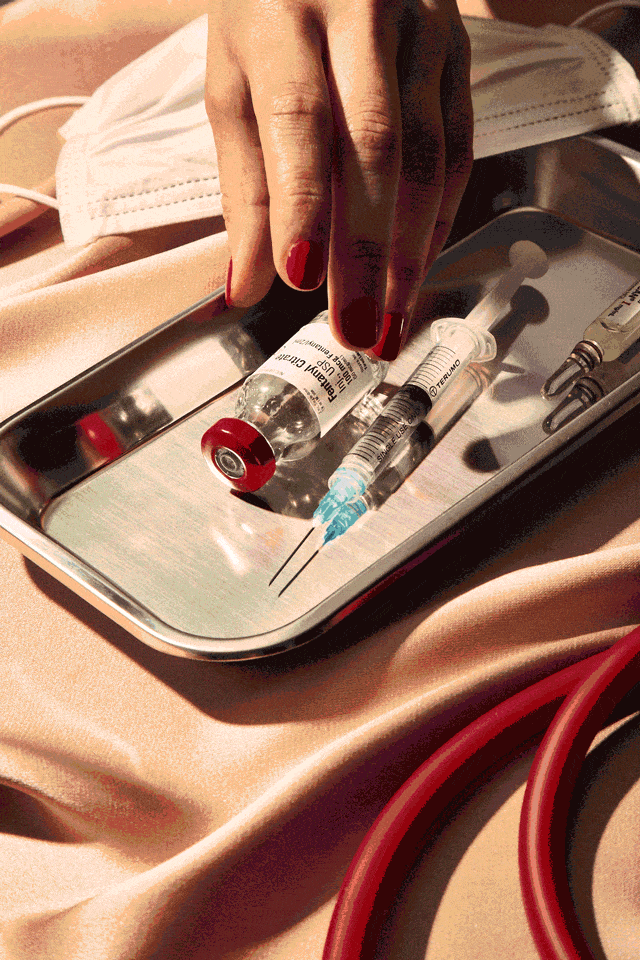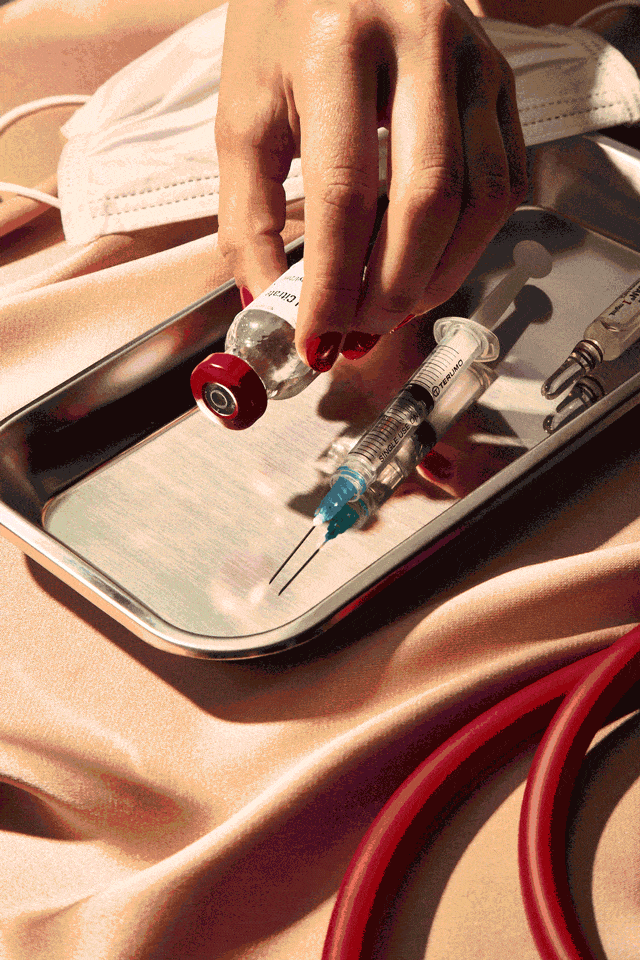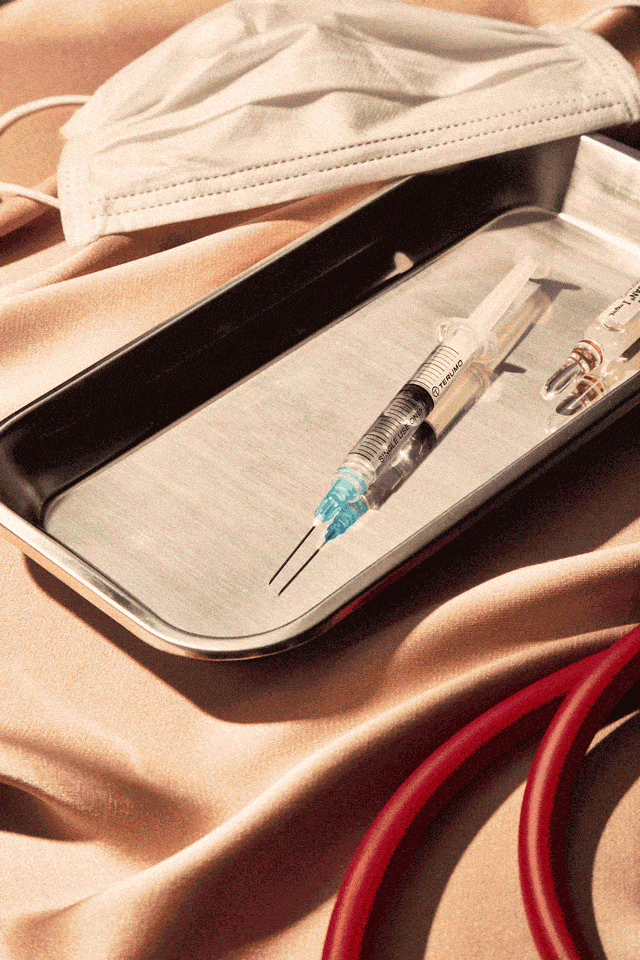
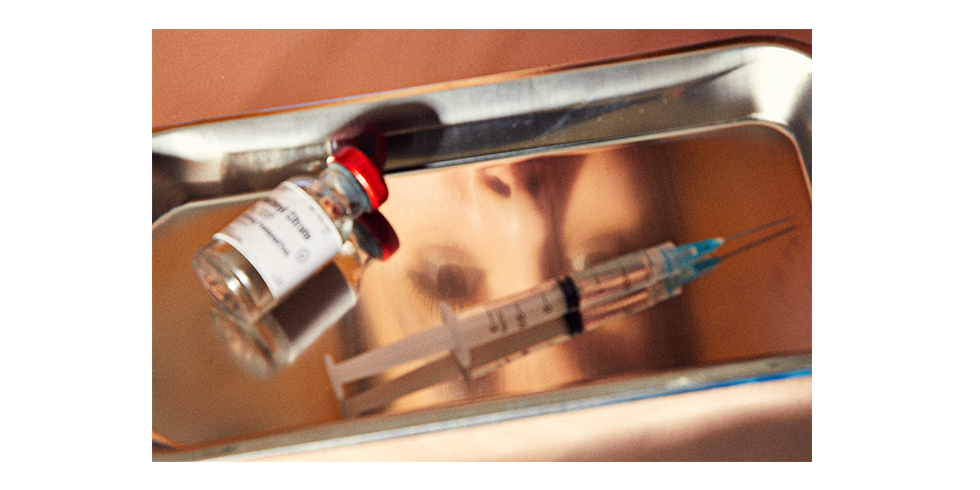
Alison si muoveva nella sua casa di sei stanze in Georgia in una notte frizzante di gennaio del 2016, preparandosi a partire il giorno dopo per una vacanza sulla neve in Colorado. Lavava i piatti, puliva i ripiani, metteva via i panni freschi di bucato e spuntava i vari elementi della sua lista pre-partenza. Non appena trovava un momento per sé, ogni 45 minuti circa, recuperava la siringa di sufentanil nascosta negli Ugg che indossava in casa, tirava fuori un laccio emostatico di fortuna dalla felpa col cappuccio, trovava una vena buona e metteva l’ago nel braccio, sparandosi un decimo di millilitro dell’oppiaceo più forte destinato agli umani.
Quella sera, mentre sistemava casa, Alison si è bucata nell’armadio della figlia 13enne (una volta ha usato le stringhe delle scarpette da ballo della figlia come laccio emostatico), nel bagno del figlio maggiore (fuori casa per l’università), la dispensa della cucina (qualche volta teneva le fiale dentro le scatole vuote della pasta), nella lavanderia (il suo posto preferito), il bagno (quello che le piaceva meno) e sulla scala che portava al secondo piano, dove si sarebbe rifugiata in caso qualcuno della famiglia si fosse avvicinato.
Alla fine della giornata si era iniettata due millilitri, una quantità che potrebbe uccidere un adulto di taglia media in una singola dose. Il sufentanil è un analgesico della famiglia degli oppiacei, più potente del fentanyl dalle 5 alle 7 volte nel momento di massimo effetto e 4521 volte più potente della morfina, ma Alison non era affatto preoccupata. Come anestesista, passava la sua vita professionale a somministrare sostanze del genere ai pazienti durante gli interventi chirurgici.
Quello che Alison non sapeva era che nel giro di appena due mesi il suo mondo sarebbe stato distrutto. Non aveva idea che tre colleghe si sarebbero accorte che rubava medicinali dall’ospedale. O che che avrebbe passato 90 giorni in un centro di trattamento, seguiti da 5 anni di monitoraggio. Quello cui pensava quella sera erano le droghe che aveva scelto, sufentanil e fentanyl, che la rendevano felice quando le richieste lavorative erano troppo pesanti e il suo secondo matrimonio stava andando a pezzi. “Era immediato: tutto si calmava. Per me era come bere un bicchiere di vino e rilassarmi” racconta Alison, oggi 46 anni. “In quel momento era l’unica cosa che cercavo. Era l’unica cosa buona della giornata per me”
Prima che iniziasse ad abusare di oppiacei sei mesi prima, Alison non aveva mai usato droghe a scopo ricreativo, se si esclude un assaggio di marijuana al liceo. (E non le era sembrata granché). Le piaceva il bicchiere di vino a cena una o due volte al mese, ma non aveva mai pensato di usare le stesse sostanze che iniettava ai suoi pazienti tutti i giorni per tutto il giorno. “Ero anestesista da 18 anni e non mi aveva mai tentata. Non mi ero mai chiesta come ci si sentisse, non mi era mai passato per la testa”.
Alison è cresciuta in un paesino del Tennessee, terzultima dei sette figli di due genitori cristiani conservatori. Il padre è un medico cui piace sottoporre quesiti matematici a tavola (“In un gruppo di 27 bambini, ci sono 13 ragazze più dei ragazzi. Quanti sono i ragazzi e quante le ragazze? Forza!”) e sua madre è la tipica mamma casalinga. In vacanza “non andavamo in spiaggia o a Disney World; andavamo in posti dove ci fosse un telescopio o un planetario” racconta Alison, ricordando un viaggio in cui si stiparono tutti in una station wagon per arrivare in South Dakota e guardare un’eclissi.
Oggi tre fratelli sono medici, uno ha lavorato per la CIA, e un altro ha una cattedra in un’università. Alison scherza che lei è la pecora nera della famiglia. Anche se non merita questo titolo, la pressione da performance che ha subito per tutta la vita ha preso il sopravvento. “Sono cresciuta in una famiglia dove il minimo cui si potesse aspirare era la perfezione” dice. “Ho sempre sentito il bisogno di fare di più. È qualcosa che durante la terapia è venuto fuori: il mio “abbastanza buono” non era abbastanza buono”. Ha avuto disturbi alimentari da adolescente e ricorda di aver perso 13 chili nella sua figura già sottile in un’estate, consumando solo insalata iceberg e french dressing senza grassi. Dice di essersi sentita un fallimento perché sua sorella minore pesava 6 chili meno di lei.
Uno dei fratelli maggiori di Alison le ha insegnato le radici quadrate quando aveva appena due anni. (“Ero lo spettacolo gratis per i suoi amici” ride Alison). Ha iniziato a suonare il violino a quattro anni e a studiare pianoforte a 6. Si è iscritta due classi più avanti e ha finito la scuola superiore in tre anni, facendo la maturità a 16 anni. Ha terminato l’università in tre anni e si è iscritta alla scuola di medicina della California a 19. Una bambina prodigio, certo, ma si chiede ora quale danno le abbia causato questa corsa frenetica attraverso la giovinezza. “Il perfezionismo è orribile. Lo so che non ho sviluppato dei buoni meccanismi per superare i problemi. Alcuni nel mio team di terapisti pensano che io sia sottosviluppata”.
La scuola di specializzazione è stata la prima volta in cui Alison ha dovuto davvero studiare. Ha scelto di specializzarsi in anestesiologia perché le sembrava qualcosa di tangibile. “Mi piaceva vedere come la pressione alta di qualcuno si abbassasse con la medicina, era una gratificazione immediata” racconta. Si è sposata con un uomo incontrato quando studiava, a 22 anni, e ha avuto il primo figlio un mese prima del diploma di specializzazione. (Il secondo figlio è nato durante l’internato in ospedale).
I tre anni della scuola di specializzazione sono stati pagati dalla Marina (“Con un padre insegnante e sette fratelli, non c’erano soldi” spiega), quindi dopo l’internato ha servito l’esercito per tre anni, trascorsi al Walter Reed National Military Medical Center di Bethesda in Maryland. Come sempre, anche in Marina Alison non era una semplice anestesista. Le è stato chiesto di preparare l’anestesia per un presidente (“Un grande onore” dice) e per un senatore di alto livello (la richiamarono dalla maternità dopo la nascita della figlia su richiesta del chirurgo).
Alison ha lasciato la Marina nel 2003 e si è trasferita in Georgia, ad un’ora da dove è cresciuta. Lei e il marito volevano crescere i figli nel Sud degli USA e lei non vedeva l'ora di trovare un posto tranquillo. Gli anni della specializzazione e del successo, più tre figli, erano stati duri per il suo matrimonio. “Mi sono innamorata dei miei bambini subito e ho messo da parte il matrimonio” spiega Alison. “Ho messo i miei figli prima di mio marito”.
Per anni ha rimbalzato tra gli ospedali, ottenendo il suo posto in ogni miglior team, con la miglior reputazione ed equipaggiamento del momento. Nell’estate 2007 ha iniziato una storiella con un infermiere molto carismatico. In realtà voleva affibbiarlo ad una delle sue sorelle, ma una sera, mentre erano al telefono, lui le disse “Non sono interessato a tua sorella”. A giugno, suo marito aveva scoperto la tresca dopo aver visto il numero dell’infermiere in ripetute chiamate. Quando lo chiese ad Alison, lei confessò: divorziarono dopo 11 anni di matrimonio.
Ha continuato a vedere saltuariamente l’infermiere nel corso degli anni dopo la prima tresca. La loro relazione era passionale ed instabile, in quel modo in cui riescono ad esserlo le relazioni fondamentalmente distruttive. Alison sapeva che non andava bene per lei, ma era intrappolata. “A rivederlo adesso, sono sicura che era una sorta di droga pure questa” dice. “Era davvero sbagliato per me, era uno sbaglio con chi stavo nonostante le conseguenze negative”. La loro storia ripartì nel 2011 e si sposarono il giorno prima di Natale dell’anno successivo.
A chi la vedeva da fuori, la vita di Alison era perfetta. Gli sposini vivevano in una casa da sogno costruita sulle colline prima dei Monti Appalachi e portavano i figli di Alison in vacanza in Florida o a sciare in Idaho e Wyoming. Nel 2012, Alison accettò il posto di direttore del dipartimento di anestesiologia in uno degli ospedali in cui aveva lavorato in precedenza e diventò subito l’anestesista più richiesta da pazienti e chirurghi. “La sua qualità era fenomentale” racconta Lindsay Dembowski, che all’epoca era il suo superiore. "Gli altri dottori si lamentavano: “Non è giusto, si prende tutti i casi migliori"" continua la Dembowsk. "Solo perché era la più brava".
Dietro le apparenze, la realtà era diversa. Il dipartimento di anestesiologia era gestito da un gruppo esterno che, racconta Alison, tagliava costi e personale al punto che da lasciarli cronicamente sotto organico. “Era un ambiente terribile” spiega. Nonostante tutto, lottava come una tigre per essere la migliore, come sempre. “Non posso smettere. Non posso andare a casa e dire “Abbiamo fatto un ottimo lavoro oggi, farò il resto domani”. Non era mai abbastanza. Cercavo di sistemare cose che erano impossibili da sistemare”.
Il carico di lavoro non faceva bene nemmeno al suo matrimonio. Suo marito si allontanava, litigavano in continuazione, e aveva visto che lui usava gli oppiacei come diversivo. Erano in macchina un giorno, parlavano di fentanyl, e Alison si ricorda di aver detto qualcosa come “Non puoi prenderli una volta sola, diventi subito dipendente”. Suo marito replicò “Beh, non è così” e le rivelò di farne uso sporadicamente. “Era il primo con cui parlassi di uso di sostanze, e ho pregato che continuasse. Ho pensato che non fosse un perdente, che sapeva cosa faceva, che era comunque bravo in quel che faceva” racconta.
Nel giro di poco, suo marito iniziò a chiederle di recuperare qualcosa dall’ospedale per lui. “Non dovevo chiedere a nessuno la prescrizione, avevo l’accesso completo” dice Alison. Ha resistito per poco, iniziando a portare a casa il fentanyl che restava nella siringa dopo un intervento (l’ago viene iniettato via flebo e non direttamente, quindi è incontaminato). C’è un protocollo ufficiale per lo smaltimento dei medicinali non utilizzati durante un’operazione: le procedure cambiano da ospedale a ospedale, ma in generale i medici dovrebbero avere un infermiere o un assistente che li guarda mentre svuotano la siringa in un lavandino o in un cestino. Ma nell’organizzazione frenetica di un ospedale, i medici non sempre ricevono la giusta attenzione dalla persona che li assiste. “Nessuno sta lì a guardare”. Negli ospedali dove le persone che devono fare da testimoni hanno un codice di ingresso, i medici spesso conoscono questi codici e li usano anche se la persona fisicamente non c'è. (Per evitarlo, alcuni ospedali chiedono a medici e testimoni l’identificazione con le impronte digitali)
Il giorno della festa del papà del 2015, Alison era a casa da sola; suo marito era con il padre e i suoi figli erano con il loro papà. Stava mettendo i vestiti puliti nell’armadio di suo marito quando ha trovato fiale di fentanyl vuote nelle tasche e nelle scarpe di suo marito, più di quante ne avesse mai rubate per lui. Lo affrontò al rientro a casa, ma lui “cercò di sdrammatizzare, e decisi che non gliene avrei più portate” racconta.
Alison aveva una fiala di fentanyl che aveva rubato per suo marito in un cassetto di casa; l’aveva fatta scivolare in tasca poche settimane prima, quando un intervento già preparato era stato cancellato. “Per una ragione qualunque non gliela avevo ancora data. Quando ho deciso che non gliene avrei più portate, invece di svuotarla, l’ho lasciata lì”. C’erano “giorni difficili” in quelle settimane e la fiala era ancora lì sei settimane dopo, quando una litigata peggiore delle altre coinvolse lei e il marito. “Pensavo “che c’è di male, dice che il fentanyl è quello che gli rende la vita migliore quando il mondo va a pezzi. Faccio una prova” racconta Alison. È andata in bagno e si è iniettata una dose “piccola, piccola, piccola” in una vena sul retro della mano destra. “All’improvviso, tutto andava bene. È come passare da zero alla cosa più felice che ti sia mai capitata”.
Ha deciso di provare perché si sentiva “distratta e imprudente, con la mentalità da fanc*lo tutti” a quel punto. “La mia giustificazione è che ero una vittima. Ero una martire. Il lavoro era tremendo per me, il matrimonio era una finta. Mi meritavo qualcosa di bello. In un attimo, la mia idea su di me, il mio codice morale… Ho mollato tutto”.
Più o meno una settimana dopo l’ha fatto di nuovo. È rientrata a casa, ha preparato la cena e verso le 20.30 è andata nella lavanderia. “Mi sentivo tipo “oooh, ok” e ho finito tutto quello che dovevo fare, ho guardato la tv in pace, e sono riuscita a dormire. È stato molto bello, perché davvero avevo grandi problemi a prendere sonno”.
Nel giro di pochi mesi, è passata da una volta ogni tanto all’uso quotidiano, non appena rientrava a casa dal lavoro. Qualche volta senza nemmeno varcare la soglia di casa: si faceva la dose in macchina nel parcheggio dell’ospedale o dopo la palestra, prima di rientrare a casa. È mortificata nell’ammettere che una volta è andata a prendere la figlia a scuola di danza e l’ha riportata a casa sotto effetto della medicina.
Dopo poco, si iniettava il fentanyl come prima cosa di domenica mattina. Siccome l’effetto svanisce nel giro di una/due ore, lo ripeteva nel corso della giornata fino al momento di andare a dormire. “Era qualcosa che mi piaceva. Era il mio hobby, la cosa che amavo di più fare” racconta. Il dosaggio e il numero di volte al giorno sono cresciuti rapidamente. “Mi ricordo che un paio di volte ho pensato di alzare il dosaggio e vedere che succedeva, e in effetti era troppo” spiega. “Un sabato sera stavamo guardando un film e non riuscivo nemmeno a tenere gli occhi aperti. Di sicuro la mia famiglia avrà pensato che fossi molto stanca”. Alison ha iniziato anche ad usare il più potente sufentanil quando riusciva a trovarlo. “Quando estrai l’ago quasi ti metti a salivare, come poco prima di mangiare se stai morendo di fame. Significa che il sollievo sta arrivando, ci sei quasi. È un bisogno primario”.
Va specificato che non è sempre stata un’esperienza positiva. Una volta ha preso del fentanyl (l’aveva nascosto nella manica) prima di una festa di Halloween a casa di amici dove ha partecipato col marito, ma si è chiusa in bagno dopo il loro arrivo. “Ero molto, molto irritata con me stessa. Mi ricordo che mi dicevo che tutte le persone erano lì a socializzare, e io stavo lì a fare niente”. Lei e il marito non si sono mai fatti insieme. Quando lui ha scoperto l’abuso di fentanyl di lei, dopo sei settimane, era furioso e ha cercato di farla smettere controllandole la borsa quando i loro turni in ospedale coincidevano. Una volta Alison nascose una fiala in una scarpa e cercò di sgattaiolare via senza che si accorgesse, ma lui la beccò e buttò la fiala. La mattina del giorno del Ringraziamento, Alison scoprì che suo marito aveva buttato una fiala intera di fentanyl che lei aveva nascosto in un piumino nel retro dell’armadio. Furiosa, si chiuse nella stanza della figlia (che era invece a casa di suo padre), chiamò i genitori che la aspettavano per cena, e disse loro che non ci sarebbe andata. (La bugia era che dovesse andare al lavoro). “Mi ha fatto sentire molto debole” racconta. Un’altra volta, Alison confuse la ketamina, un sedativo potentissimo, col fentanyl, e non riuscì a muoversi e a parlare per ore. “Mi sono spaventata tanto. Ero sdraiata sul tappeto e pensavo a cosa c*zzo avessi combinato. Mi ricordo che mi insultavo, mi dicevo che ero un'idiota, che era uno schifo e che il livello cui ero arrivata era assurdo. Ma comunque non è stata l’ultima volta”.
C’erano giorni in cui Alison si svegliava pensando che non si sarebbe fatta nulla, quel giorno. Devo smettere. Ma poi andava al lavoro. “Il mio cervello sembrava quello di qualcun altro, come quello di uno zombie. E quindi dovevo prendere qualcosa, ne avevo bisogno” dice.
Alison giura di non essersi mai bucata prima di lavorare, ma quando era in ospedale l’opportunità di rubare gli oppiodi avanzati dagli interventi le riempiva la testa. “Facevo dei piani” racconta. “La mattina mi chiedevo “Potrò prendere qualcosa oggi? Quando potrò farlo? Quando sarà possibile? Riuscirò a trovare qualcosa? Da quali casi riuscirò a prenderle? Quale sarà il momento migliore?”". Come direttore del dipartimento poteva tranquillamente assistere a qualunque intervento, quindi si presentava verso la fine delle operazioni per vedere se riusciva a recuperare qualcosa dei medicinali non utilizzati. Altre volte segnava più oppiacei di quanti ne servissero per la procedura, per assicurarsi che ne restassero abbastanza. O aggiungeva il sufentanil al mix di medicine per l’anestesia di un paziente anche se non c’era bisogno. “A volte l’unica ragione per cui prescrivevo il sufentanil era per averlo a disposizione per me” dice Alison. “Non fa male, ma non era necessario”. Scambiava anche le siringhe di soluzione salina con quelle piene di medicine per ingannare chi la assisteva nello smaltimento, o segnava un oppiaceo extra nella cartella clinica del paziente che pure non lo avrebbe mai preso. Alison non ha mai cercato di recuperare le medicine dai cestini, ma ha sentito di persone che lo hanno fatto (nonostante il mix di sostanze sconosciute sul fondo di un cestino possa essere letale). Ha sentito anche di medici che rubano le pillole dai vasetti dei pazienti quando vanno agli appuntamenti.
Quando Alison ha iniziato a usare regolarmente le droghe dopo il lavoro, non si è mai fermata a riflettere su come queste influenzassero pesantemente il lavoro da casa. “Dovevo programmare gli interventi, parlare con i chirurghi, rispondere alle domande” dice. “Ero sufficientemente cosciente, ma mi sono sempre chiesta se qualcuno si rendesse conto del mio comportamento più accomodante. Non so se qualcuno lo capisse e semplicemente non me lo abbia detto”.
Qualcuno dei suoi colleghi di lavoro, però, stava già guardandosi intorno. Nel marzo 2016, otto mesi dopo che Alison aveva iniziato con gli oppiacei, il suo capo ricevette la chiamata di un’infermiera anestesista che diceva che lei e altre due colleghe -le tre migliori amiche di Alison in ospedale- stavano facendo una piccola indagine dopo aver notato che mancavano diversi narcotici. “Mi ricordo che mi sono detta “ma chi mai sarà”” racconta la Dembowski. Quando il giorno successivo ha parlato con l’infermiera, per lei è stato uno shock. “Ho pensato che non fosse possibile. Tra tutti quanti proprio Alison, il mio miglior medico. Sarebbe stata l’ultima sulla lista dei sospettati”.
L’infermiera anestesista si era insospettita nel gennaio precedente, quando aveva notato che Alison aveva scritto in una cartella clinica che aveva dato il sufentanil ad un paziente poco dopo che lei stessa gli aveva somministrato il fentanyl. “L’infermiera si è chiesta perché gli avesse dato il sufentanil dopo il fentanyl, evidentemente doveva stare proprio male” racconta la Dembowski. (Le infermiere non si sono fatte intervistare). Ma di certo il paziente non stava così male e non aveva mai ricevuto il sufentanil prescritto. Alison se lo era intascato e l’infermiera aveva raccolto un bel numero di incidenti simili. “C’erano abbastanza prove, non c’era modo che negasse” dice la Dembowski.
Alison ricorda un venerdì in cui di sicuro una delle tre infermiere anestesiste che l’hanno denunciata vide la siringa nella sua tasca mentre usciva da lavoro. “Stavamo parlando e mi sono accorta che la guardava” racconta. “Non disse niente, guardava e basta. Di sicuro mi sentivo in colpa, ma poi mi sono detta che non avrebbe mai pensato una cosa simile”.
Il martedì successivo, Alison ricevette un messaggio dalla sua superiore: “Ci sei? Dobbiamo vederci”. La Dembowski e il capo incontrarono Alison e le riferirono ciò che era stato loro detto. All’inizio Alison si mise sulla difensiva e negò tutto. “Diceva “No, no, non sono stata io”” ricorda la Dembowski. Ma quando le dissero che avrebbe dovuto sottoporsi ad un tossicologico, confessò. “Chiedeva che cosa avremmo fatto”. Alison sapeva non avrebbe mai più lavorato in quell’ospedale (in seguito si licenziò) ma le fu riferito che avrebbe potuto comunque tenere la licenza medica se si fosse immediatamente messa in terapia. “Il mio cuore affondava, mi sembrava che la mia vita fosse finita” racconta Alison.
Il rischio di suicidio è più alto quando un tossico viene scoperto, racconta la Dembowski, quindi non potevano perdere di vista Alison. La scortarono fuori dall’edificio, la Dembowski la portò a casa per preparare un borsone, poi si misero in viaggio per due ore verso Atlanta, in direzione di un centro di recupero. Alison chiamò suo marito e i figli mentre erano in viaggio. (Una volta arrivata al centro, non avrebbe potuto parlare con loro e nessun altro per 30 giorni). “Sono sicura che in quel momento mi ha odiato” racconta la Dembowski, ricordando le preoccupazioni di Alison su come avrebbe pagato le bollette, cosa sarebbe successo ai suoi figli, e se sarebbe mai stata a casa per Pasqua o per la festa della mamma. “Nella sua testa, le avevo appena rovinato la vita”.
Aveva portato Alison al Talbott Recovery, un centro di recupero fondato nel 1989 da George Talbott, medico internista che aveva avuto problemi di alcolismo ed è stato il primo a pensare a programmi specifici per i medici come lui. “È tremendo quando lo stigma è che sei un tossico, lo sarai per sempre, e non sei in grado di fare nulla” commenta Navjyot Singh Bedi, il direttore medico del Talbott Recovery. “Il dottor Talbott decise che avrebbe dovuto trovare un modo per aiutare i medici a tornare ad esercitare la professione, perché la dipendenza non toglie loro la capacità di prendersi cura degli esseri umani. Non si perdono le conoscenze mediche o le competenze”.
Alison ha passato 90 giorni al Talbott, più di quanto di solito duri il programma di recupero che solitamente si assesta sui 30 giorni massimo (una durata che, dice Bedi, è stata stabilita dalle compagnie assicurative, non provata dalla scienza). Il costo del ricovero è stato di circa 45mila dollari: Alison ne ha pagati 30mila sull’unghia. Il resto è stato coperto dall’assicurazione.
Gli oppiacei sono la seconda sostanza più abusata tra i medici dopo l’alcol, quindi c’erano altri dipendenti da fentanyl nel gruppo di Alison. Anche se Talbott offre programmi per chiunque, i medici interagiscono solo tra di loro perché, beh, i loro ego sono giganteschi. “Metti un medico in un centro di recupero qualunque e tutto l’ossigeno nella stanza viene prosciugato da questo narciso che pensa di conoscere l'intero scibile umano e non parla mai dei suoi problemi o dei suoi drammi” racconta Bedi, che nota come i dottori non usino mai i titoli onorifici quando sono in terapia. “Vogliamo che lascino fuori ogni tipo di credenziale e si concentrino su una patologia che potrebbe ucciderli”.
Il programma è molto lungo, il che va bene per i dottori perché “sono molto, molto intelligenti, e più sei intelligente più è difficile comprendere le basi del recupero perché puoi autoingannarti” racconta Debbie Ray, che si è occupata del caso di Alison al Talbott. “Dobbiamo fare in modo che capiscano la vulnerabilità, che non è facile per un medico. Dico sempre ai miei pazienti “Vedrai sulla mia faccia un sorriso che ti sembrerà sadico quando sarai nel mezzo del racconto del momento più difficile della tua vita”. Perché quando lo ammettono, inizia il lavoro”. Durante la terapia, Alison ha dovuto imparare ad essere una persona normale “non una supereroina” racconta. “Questa esperienza mi ha riportato nei canoni umani”.
Al Talbott i pazienti vivono, mangiano e fanno tutto con almeno un’altra persona. “Non possiamo andare ovunque da soli e da adulti capirlo è difficile” racconta Alison. “Ma so che non avrei potuto stare meglio comunque. Ero malata, e questo era quello di cui avevo bisogno”. Quando si fa la spesa, la si fa in gruppo: non ci si divide per recuperare le tortillas mentre un altro compra la frutta. (Una volta, ricorda Alison, al supermercato un membro del gruppo è riuscito a svicolare per bere il Listerine, che contiene alcol).
Ci si sveglia alle 7 del mattino. Lo staff di Talbott ispeziona gli appartamenti, controlla la pulizia e se è stato contrabbandato qualcosa. “C’erano un sacco di regole, tipo che la macchina del caffè doveva essere staccata. Mi ricordava di quando ero nell’esercito” racconta Alison. Si arriva al centro alle 8: quando superano la porta, scoprono se devono fare un test tossicologico random. Altrimenti vanno a lezione di meditazione, poi ore di studio, gruppi di discussione, incontri dove lavorano sui 12 passi che sono comuni a molti programmi di terapia. Come il Passo Numero 4, che chiede ai ricoverati di fare un inventario morale. Prima di ciò “non mi ero resa conto che avrei potuto far male ad altre persone con il mio abuso di droghe” racconta Alison. “Pensavo solo di far male a me stessa”
Quando il ricovero è finito, Alison ha firmato un accordo di monitoraggio per cinque anni con il programma di salute medica del suo stato, PHP (physician health program, in inglese). I medici in cura PHP possono continuare con la pratica medica nella maggior parte dei casi, a patto che siano in salute, che rispettino i controlli quotidiani per vedere se hanno assunto droghe, e che partecipino agli incontri e terapie di sostegno. Se non riescono a rispettare tutto questo o diventano un rischio per la salute pubblica, il PHP può farlo presente al consiglio medico e potrebbero perdere la loro licenza.
Ogni martedì, Alison va ad Atlanta per un mini-incontro di gruppo con 9 altri medici, seguito da un altro incontro con oltre 80 dottori, assistenti, terapisti. Le viene richiesto anche di partecipare a gruppi di autoaiuto come gli alcolisti anonimi o i narcotici anonimi. All'inizio ha dovuto seguirne uno ogni giorno; dopo tre anni, è passata a 3/4 volte a settimana. Tutti gli stati americani -tranne California, Nebraska, South Dakota e Wisconsin- hanno i propri PHP indipendenti. Il primo è stato fondato in New Jersey nel 1982, mentre quello della Georgia è il più recente ed è del 2012. Programmi di controllo a lungo termine esistono anche per i piloti che, come i medici, possono rappresentare un rischio pubblico in caso di ricadute. “Le conseguenze del fallimento di una terapia sono molto gravi, quindi è quasi meglio che esageriamo con i trattamenti per evitare che ci ricaschino” racconta Bedi.
Il modello PHP ha avuto risultati notevoli. Il primo studio nazionale sui programmi PHP, pubblicato nel Journal of Substance Abuse nel 2009, aveva scoperto che su 904 medici registrati nei 16 PHP dei rispettivi stati, il 78% non aveva fallito nessuno dei test su droghe e alcol nei 5 anni di monitoraggio, e il 72% continuava ad esercitare la professione. “Quasi tutti i miei pazienti si sentono meglio” racconta il dottor Paul Earley, direttore medico del PHP della Georgia e presidente eletto dell’American Society of Addiction Medicine. “I PHP hanno una percentuale di successo maggiore, e la ragione è che i medici che vi partecipano sono ben curati. Tutti dovrebbero ricevere questo tipo di cure”. Studi minori hanno comunque mostrato risultati simili. “I medici malati che hanno partecipato ai programmi PHP hanno le percentuali più alte e durature di recupero nella letteratura medica delle terapie a lungo raggio, tra il 70 e il 96%” scrivono gli autori di uno studio del 2009.
Risultati del genere sollevano una questione: perché i tossici devono essere medici o piloti per ricevere trattamenti di alto livello? Non ci sono stime ufficiali su quanto certi trattamenti funzionino per le persone normali di tutta la nazione, ma una statistica citata di frequente dice che solo il 30% si astiene dall’abusare di sostanze entro un anno dalle terapie. (Ed è solo tra coloro che completano un programma di recupero: la percentuale di coloro che mollano prima va dal 20 al 60%, secondo uno studio del 2013 pubblicato dalla Clinical Psychology Review.) Con 130 persone che muoiono per overdose di oppiacei negli Stati Uniti ogni giorno - circa 50mila persone morte nel 2017 complessivamente- perché non dovremmo volere certi tipi di trattamenti efficaci per tutti? Non è così ed è semplice da capire: le assicurazioni pagherebbero per costosi trattamenti a lungo termine solo se la persona fallisse le altre opzioni meno costose e durature, racconta il dottor Bedi.
Ed è persino peggio se si pensa che l’80% dei dipendenti da oppiacei non riceve alcuna cura, stando ad una lettera di ricerca pubblicata nel JAMA: The Journal of the American Medical Association nel 2015. Di tutte le terapie disponibili per le persone comuni, poche rispecchiano il modello PHP. Ce ne sono due che eccellono: uno è il programma Hawaii’s Opportunity Probation with Enforcement (HOPE), che mira a ridurre l’uso di alcol e droghe recidive tra gli incriminati in libertà condizionata. Uno studio indipendente del 2009 su HOPE ha scoperto che i partecipanti avevano il 72% in meno di probabilità di voler usare droghe, il 55% di probabilità di essere arrestati per un nuovo crimine, e il 53% di probabilità in meno di vedersi revocare la libertà condizionata. Allo stesso modo, uno studio su 4009 persone registrate nel 24/7 Sobriety Program del South Dakota ha mostrato come l’alta percentuale di guida in stato di ebbrezza fosse quasi azzerata, con il 99,4% dei partecipanti che ha superato il doppio test alcolemico cui venivano sottoposti ogni giorno.
La ragione per cui i medici possono avere terapie di alta qualità sta nel trattamento delle dipendenze secondo la professione medica, vale a dire una condizione seria e non un difetto. “La dipendenza è una malattia mentale che non può essere affrontata sul breve termine” sostiene Earley. “I PHP trattano la dipendenza come una malattia cronica, come il diabete o l’appendicite. E come il diabete, devi rieducare le persone a prendersi cura di loro stesse”. Questa cura può essere molto costosa: il PHP in Georgia costa 430 dollari al mese per 5 anni, per un totale di 25800 dollari, ai quali si aggiungono 120 dollari al mese per i test tossicologici che tutti i medici pagano in contanti - ma è molto più economico rispetto alle condizioni di salute o alla prigione per recidiva. (Per i PHP degli altri stati dove i costi sono compensati anche dalle tasse dell’abilitazione professionale e dagli ospedali, i costi possono scendere fino a 150 dollari al mese. La legge dello stato della Georgia obbliga i partecipanti stessi a coprire i costi del PHP).
La stigmatizzazione delle dipendenze da droga nella società ha iniziato a diminuire con la crisi degli oppiacei, grazie in parte al fatto che persone privilegiate come Alison sono state scoperte e rivelando al pubblico quello che i ricercatori hanno sempre sostenuto: chiunque può diventare un tossico. “Il lato positivo della dipendenza epidemica da oppiacei è che questo tipo di dipendenza è entrato nei discorsi di tutti” sostiene Bedi. “Le persone si rendono conto che queste persone sono i nostri amici, i nostri colleghi, i nostri parenti. Non possiamo discriminarli, non possiamo negare loro l’accesso alle cure. È una condizione letale”. È un bel cambiamento rispetto alla dipendenza da crack degli anni 80, che ha portato all’incarcerazione di massa degli afroamericani, spediti in prigione invece che in terapia di recupero. “Le persone si stanno rendendo conto che non puoi desiderare di far sparire una dipendenza dicendo semplicemente “non ce ne occupiamo”, perché questo fardello ti esploderà in faccia se ignori la malattia” dice Bedi.
C’è stato un po' di progresso, ma siamo ancora lontani. C’è ancora molta negatività attorno ai medici in terapia, Alison era preoccupata di non riuscire più a lavorare. “È un paese piccolo, lo sanno tutti. Sono stata la notizia più grossa della città” ha raccontato Alison. La maggior parte degli anestesisti non riprende la propria specializzazione dopo aver lottato contro una dipendenza, perché il facile accesso alle sostanze è una tentazione troppo forte. “La maggior parte di loro ti dice “Beh, questa tigre magari non mi morde, ma non è che vado a farle le coccole tutti i giorni”” racconta Earley.
Ma Alison non è la maggior parte delle persone. Dato che non aveva una storia pregressa di abuso di droghe e ha praticato anestesie per vent’anni senza il benché minimo incidente, inoltre è molto brava in terapia e ha un’iniezione al mese di naltrexone (un farmaco anti-dipendenze che blocca la sensazione di astinenza da oppiacei) ha avuto il permesso di tornare in sala operatoria. Ha ottenuto un lavoro nel dipartimento di anestesiologia di un ospedale a 30 minuti da casa. Il fentanyl è usato in quasi tutti gli interventi quindi deve averci a che fare costantemente. “Dicono che è tipo un alcolizzato che fa il barista” dice Alison. Ha pensato che alla prima fiala in mano avrebbe detto “Sei ciò che mi ha rovinato la vita”, invece non ha provato nulla. La sua droga aveva perso il suo potere.
Al momento dell’assunzione, si è offerta di prendere misure precauzionali extra come restituire tutte le medicine non utilizzate alla farmacia dell’ospedale, o avere qualcuno che le controllasse le cartelle cliniche, ma finora il nuovo posto di lavoro non le ha chiesto nulla di straordinario. “Non ci ricascherò. Me lo dico ogni giorno. Farò di tutto per restare sobria, anche se dovesse significare mollare l’anestesiologia”.
Alison dice che non è stata tentata, ma è molto attenta agli avverbi nella frase. “Non voglio sentirmi gratificata” dice. Qualche volta, quando ci sono tanti medicinali avanzati alla fine di un intervento, pensa “Eccoci, potresti prenderteli tutti adesso” ma poi va dritta alla spazzatura e li svuota. “Non ho sentito desideri fisici di alcun tipo” racconta, spiegando che l’unico momento in cui ha avvertito qualcosa è stato quando lei e il marito hanno divorziato, 10 mesi dopo l’ingresso in terapia. “È stato uno dei giorni peggiori. Ero da sola a casa e mi mancava tantissimo l'idea. Non era un desiderio, mi sono solo ricordata come riusciva a far passare quella sensazione, temporaneamente in ogni caso”.
Alla fine Alison è riuscita a far pace con la maggior parte delle persone nella sua vita, tranne le tre infermiere anestesiste con le quali ha scambiato pochissime parole e pochissimi messaggi. Il suo ex superiore, la Dembowski, dice che ogni tanto le arriva un messaggio di Alison che recita “Grazie per avermi salvato la vita”. I suoi figli l’hanno perdonata e sono più vicini che mai. Escono a fare sport, tifano insieme la figlia oggi 15enne nelle partite di pallavolo, e mangiano pizza nei migliori posti della città.
Alison pensa che la terapia l’abbia resa un medico migliore, più empatico. Non racconta ai pazienti la sua storia (questione di responsabilità). “Vorrei dire che sono anche io in cura, vorrei dir loro "Sono la persona più intelligente della stanza e ho fatto le scelte più stupide", senza alcun giudizio”. Invece pronuncia frasi tipo “Sono pratica di terapie di recupero”. I suoi amici le hanno chiesto con discrezione informazioni per parenti e membri della famiglia che sono dipendenti dagli oppiacei. “Vedere che il dolore che ho causato alla mia famiglia può aiutare qualcuno è bellissimo. Qualcosa di positivo emerge dal brutto, è più grande di me. È meraviglioso” racconta.
Alison spera che la decisione di condividere ciò che ha passato aiuti a superare il senso di vergogna. “La dipendenza è una malattia che non discrimina nessuno. Non importa il colore, l’età, il sesso, la religione, lo status sociale o economico: è un criminale, ed è uguale per tutti” racconta. “Forse tra 20 anni la mia storia aiuterà a combattere lo stereotipo e le persone non penseranno che il loro medico è una persona orribile solo perché le manda in terapia”. Avrebbe voluto usare il suo nome completo in questo racconto ma i suoi capi non glielo hanno permesso, per cui abbiamo usato il suo secondo nome. Avevano paura di ciò che i suoi pazienti avrebbero pensato di lei se l’avessero cercata su Google.
Foto di Allie Holloway.
This story originally appeared in the March 2019 issue of Marie Claire.